An einem Morgen im Juni hatte Denise Abranches endlich das Gefühl, dem Virus etwas entgegensetzen zu können. Sie saß in einer Besprechung des Universitätskrankenhauses in São Paulo, Brasilien. Seit Monaten arbeitete sie durch; kümmerte sich als Mundchirurgin um schwer kranke Covid-19-Patienten. Nähte Verletzungen, die durch die Beatmung entstanden waren, reinigte Schleimhäute, behandelte Infektionen.
Vivian Pasquet und Martin Schlak wurden für diesen Text mit dem Deutschen Reporter:innen-Preis 2021 in der Kategorie "Wissenschaft" ausgezeichnet. Die Reportage erschien im GEO Magazin 02/2021.
Wenn ein Assistenzarzt zögerte, seine Hand in den Mund eines Schwerkranken zu legen, tat sie es selbst. „Yes we can!“, sagte sie dabei, als Ansporn. Dass auch sie Angst davor hatte, in den Rachenraum zu greifen, wo sich das Virus explosionsartig vermehrt, sagte sie nicht. Sie verschwieg auch, dass sie einmal vom Fenster aus drei Krankenwagen sah. Diese mussten in zweiter Reihe anhalten, weil schon fünf Leichenwagen vor der Klinik parkten. Sie dachte immer häufiger: „Vielleicht schaffen wir es nicht.“
An jenem Junitag, während der Besprechung, spürte Abranches noch die Nachwirkung der Tabletten, die sie inzwischen zum Einschlafen nahm. Da verkündete der ärztliche Direktor, die Universität Oxford in England würde bald einen Impfstoff gegen SARS-CoV-2 in Brasilien testen. Man suche Freiwillige. Die Probanden sollten über 18 Jahre alt und täglich mit dem Virus konfrontiert sein. Abranches’ Herz klopfte fest in der Brust. Nur ein Gedanke raste jetzt durch ihren Kopf: „Ich, ich, ich, ich!“
Den Rest der Morgenbesprechung nennt sie heute „die längsten 30 Minuten meines Lebens“. Danach eilte Abranches, ohne sich zu verabschieden, aus der Klinik. An hupenden Autos, Stadtstreichern und Schnellimbissen vorbei die Straße hinunter. Rund 200 Meter bis zum Testzentrum, wo sie ohne Anmeldung in das Büro der Studienleiterin platzte. Sie rief: „Frau Professorin! Ich hoffe, die Studie ist noch nicht voll! Ich möchte mich freiwillig zur Verfügung stellen!“
Sie war jetzt ganz außer Atem.

Seit Monaten reiht sich im Kampf gegen das Coronavirus ein Meilenstein an den anderen. Manche von ihnen werden von Medien auf der ganzen Welt aufgegriffen, während andere kaum Beachtung finden. Forscher testen Corona-Impfstoff an Frettchen. Tübinger Impfstofffirma startet Studie am Menschen. Mundchirurgin Denise Abranches ist erste Probandin einer Phase-3-Studie in Südamerika. Schließlich die bislang hoffnungsvollsten Nachrichten: Impfstoff von Moderna erreicht 95 Prozent Schutzwirkung. Pfizer und Biontech erhalten die weltweit erste Zulassung für einen Covid-19 Impfstoff von der britischen Regulierungsbehörde. Und während auch in der EU und den USA erste Zulassungsanträge geprüft wurden, arbeiteten etwa 200 Firmen und Forschergruppen an weiteren Impfstoffkandidaten.
Es mutete zuweilen allzu selbstverständlich an: dass Länder auf der ganzen Welt zusammenarbeiten, dass Impfstoffe mit nie zuvor eingesetzten Wirkmechanismen entstehen, dass Milliarden Euro fließen. Dass ein Virus entschlüsselt wird, Moleküle designt, Zehntausende Freiwillige gefunden, Labore hochgezogen, Programme geschrieben und Impfkampagnen vorbereitet werden, wie sie die Welt nie zuvor gesehen hat.
Ein GEO-Team hat sich aufgemacht, die Menschen hinter diesen scheinbaren Selbstverständlichkeiten zu treffen. Manche liefen nur eine Etappe in diesem historischen Rennen mit, andere warteten seit zwei Jahrzehnten auf ihren Moment, einer riskierte seine Existenz.
Fast alle sagen: Der Impfstoff, auf den die Welt wartet, wird nicht perfekt sein. Aber das Beste, was wir haben.
I. »Ich wusste sofort, dass ich hier etwas Großes vor mir hatte« - Wie ein chinesischer Forscher »Krankheit X« entdeckte
Aus der ganzen Welt kamen Forscher im Jahr 2017 zu einem Kongress in Genf zusammen, von dem die Öffentlichkeit kaum Notiz nahm. Damit sich die Weltgesundheitsorganisation (WHO) für den Ernstfall wappnen konnte, sollten sie eine Liste von Krankheiten erstellen, die so gefährlich und ansteckend sind, dass sie ganze Länder lahmlegen könnten.
Die Forscher wählten: das Zika-Virus, das den Schädel von Embryos deformiert. MERS, das Lungen löchrig macht wie Schwämme. Das Nipah-Virus, Verursacher von Hirnhautentzündungen. Neun Krankheiten insgesamt. Ganz am Ende der Liste notierten sie: „Disease X“, Krankheit X. Es war ein Platzhalter für eine unbekannte Gefahr, von der alle wussten, dass sie irgendwo da draußen lauerte.

Rund dreieinhalb Jahre später winkt ein Mann in seine Computerkamera. Es ist Samstag, ein gewöhnlicher Arbeitstag für den Virologen Yong-Zhen Zhang vom Institut für öffentliche Gesundheit in Shanghai, China. Schwenkt Zhang sein Objektiv, sieht man an der Wand einen Spruch des Staatsgründers Mao Zedong. Bevor Zhang Forscher wurde, arbeitete er als Sekretär in einem Aufbaukorps der Kommunistischen Partei.
Er erzählt, wie am 3. Januar 2020 eine Metallkiste in seinem Labor eintraf. Sie enthielt, gekühlt mit flüssigem Stickstoff, Flüssigkeit aus der Lunge von Patienten in Wuhan. Ärzte hatten sie bei einer Untersuchung gewonnen, einer Lungenspülung. Für Zhangs Team begann nun eine Routinearbeit: die Krankheitserreger genetisch zu bestimmen. Dass eine der Proben eine besondere war, wusste Zhang nicht.
Yong-Zhen Zhang betreibt ein virologisches Überwachungsnetzwerk mit Stationen im ganzen Land. Regelmäßig schicken ihm lokale Gesundheitsbehörden Lungen von Ratten, Herzen von Fledermäusen und manchmal auch menschliche Proben, 10 000 im Jahr. Er untersucht sie auf neuartige Erreger – eine Aufgabe, die ihm seit 20 Jahren kein freies Wochenende lässt. Zhang träumt davon, eine Art Wettervorhersage für Viren zu entwickeln. Eines Tages möchte er vorhersagen können, wenn ein Virus sich verändert und wann ein folgenreicher Sprung bevorsteht: vom Tier auf den Menschen.
Bricht eine neue Infektionskrankheit aus, ist eine Frage entscheidend: Wie sieht der Erreger aus? Die Antwort bestimmt darüber, wie wir uns anstecken oder schützen können; wie viele Menschen überleben und auf welche Art andere sterben. Und ohne die Antwort auf diese Frage kann kein Wissenschaftler an einem Impfstoff forschen.
Als zu Beginn der 1980er Jahre Berichte über eine Krankheit erschienen, die später den Namen „Aids“ bekommen sollte, dauerte es zwei Jahre, bis Forscher das HI-Virus isolierten. Bei SARS erhaschten Wissenschaftler nach mehreren Wochen einen Blick auf das Virus, unter dem Elektronenmikroskop. Zhangs Team brauchte zur Entschlüsselung des neuen Viren-Genoms dank neuester Geräte nicht einmal zwei Tage.
Sein Telefon klingelte am 5. Januar, um zwei Uhr morgens. Eine Mitarbeiterin redete aufgeregt auf ihn ein. Zhang fuhr ins Labor, schaute auf den genetischen Code. Er sagt: „Ich wusste sofort, dass ich hier etwas Großes vor mir hatte.“
Das Erbgut von SARS-CoV-2 besteht aus 29 903 Basen, einzelnen Code-Elementen, abgekürzt mit den Buchstaben A, G, C und U. Die Reihenfolge der Buchstaben verrät, wie das Virus aufgebaut ist, wie es angreift und wie es sich vermehrt. Aber auch, wo es verwundbar ist.
Yong-Zhen Zhang erkannte in der Folge den Bauplan der Virenhülle. Er erkannte, wie das Virus an Wirtszellen andocken konnte. Und er erkannte, dass es sich leicht über die Atemwege verbreiten und somit hochansteckend sein würde. Noch am Morgen warnte Zhang die Verantwortlichen in Wuhan, wo Berichte über eine mysteriöse Lungenkrankheit kursierten.
Sechs Tage später, am 11. Januar, als die Fallzahlen stiegen, sprach Zhang mit einem australischen Forscherkollegen. „Wir müssen veröffentlichen“, sagte der. Zhang dachte an seine frühere Arbeit als Sekretär der Kommunistischen Partei. Er wusste, wie sich die Partei in das Leben von Menschen einmischen kann, dass sie volle Kontrolle über Informationen behalten wollte. Dann dachte er an seine Gespräche mit Ärzten aus Wuhan, an die Zeichen ihrer Hilflosigkeit.
Spricht man Zhang auf Berichte an, nach denen sein Institut kurz nach der Veröffentlichung geschlossen wurde, bestreitet er das nicht. Er sagt: „Wir wurden in unserer Arbeit beeinträchtigt. Fragen Sie mich in fünf Jahren noch einmal.“
Eine Stunde nach dem Gespräch mit dem australischen Kollegen ging ein Eintrag in einem Virologieforum online: „Im Namen des Konsortiums, geführt von Professor Yong-Zhen Zhang“.
Das Genom von „Disease X“ stand nun erstmals für Impfstoffforscher aus der ganzen Welt zum Download bereit.
II. »Wenn die Hoffnung stirbt, dann stirbst auch du« - Ein Krankenhaus voller Freiwilliger
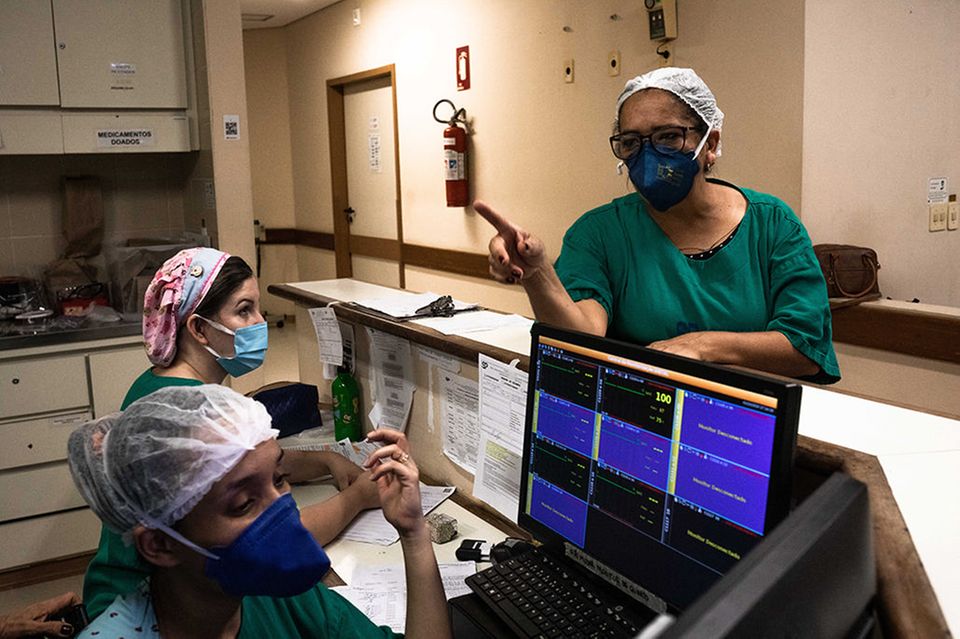
Bald nachdem die Impfstoffstudie in Brasilien Ende Juni gestartet war, verbreitete sich im Universitätsklinikum die Nachricht, dass die allererste Probandin aus den eigenen Reihen kam.
Bald taten der Mundchirurgin Denise Abranches am Abend die Füße weh, weil sie auf hochhackigen Schuhen am Bett ihrer Patienten stand. Sie wollte gut aussehen, wenn sie Journalisten empfing, um ihre Mission als Impfprobandin zu verbreiten: „Auch Sie können ein Freiwilliger werden!“
Bald nahmen immer mehr Kollegen den Weg vom Krankenhaus hinunter zum Testzentrum.
Heute ist das Universitätskrankenhaus von São Paulo ein einziges großes Versuchspersonen-Haus: der Wachmann am Eingang; die Pförtner an der Anmeldung; die Frau, die das Essen ausfährt; Ärztinnen, Pflegekräfte: Hunderte haben die Impfung bekommen.
Als wir die Chefin der Intensivstation fragen, warum sie sich freiwillig gemeldet hat, führt sie uns in einen Raum, groß wie eine Turnhalle, in dem Covid-19-Patienten kreisförmig aufgebettet sind. Die meisten liegen im Koma, viele haben einen Schlauch im Hals. Die Chefin zeigt auf die Betten und sagt: „Ich bin seit 30 Jahren Intensivmedizinerin. Noch nie habe ich eine so zerstörerische Krankheit wie Covid gesehen.“ Sie spricht es brasilianisch aus: Covidsche. Es klingt wie ein Kosename.

An einem Bett fährt Denise Abranches mit einem Wattestäbchen durch den Mund eines Patienten. Als die Infektionszahlen anstiegen, konnte sie hier beobachten, wie zunächst eine zweite Covid-19-Station eröffnet wurde, dann eine dritte und schließlich eine vierte. Irgendwann druckten die Pflegekräfte Fotos groß auf ihre Namensschilder, damit halb wache Patienten sehen konnten, welches Gesicht sich hinter der Maske verbarg. Und dann kam der Morgen, als alle Selbstanfeuerungen in sich zusammenzubrechen drohten: Denise Abranches sah in einem der Betten einen jungen Kerl mit einer Sauerstoffmaske über Mund und Nase, und als sie herantrat, erkannte sie einen Kollegen.
Wie viele ihrer Kolleginnen und Kollegen hat sie schon einmal geträumt, selbst intubiert zu werden. Wie alle meidet sie den Kontakt zu Freunden und zu ihren Eltern. Abranches schläft seit Monaten allein. Ihren Partner trifft sie in der Tiefgarage, wo sie von Autofenster zu Autofenster miteinander sprechen.
Anfang Oktober steht eine andere Freiwillige, die Krankenschwester Antonia Cruz, Probandennummer 847, vor dem Testzentrum. Ein Gebäude wie eine überdimensionierte Tiefgarage, halb Stein, halb Wellmetallkonstrukt, hektisch hochgezogen. Cruz wird an diesem Tag ihre zweite Dosis bekommen.
Sie wohnt mit ihrer Tochter neben einer Favela am Rande von São Paulo, knapp zwei Stunden braucht sie mit Bus und Bahn zur Arbeit. Wenn die Straßen in ihrem Viertel vom Regen überschwemmt sind, dauert es noch eine Stunde länger. Ihr Lohn als Krankenschwester reicht aus für ein zufriedenes Leben, in dem sie Futter für ihre Hunde kaufen und ab und zu zum Samba gehen kann. Geld für die Teilnahme an der Studie bekommt sie nicht.
Während der ersten Krankheitswelle arbeitete Cruz im elften Stock des Krankenhauses in der Pneumologie-Abteilung. Verschlechterte sich der Zustand eines Covid-19-Patienten, schob sie ihn in den Aufzug und drückte den Knopf für das sechste Stockwerk: Intensivstation. An manchen Tagen fuhr sie viermal.
Auf dem Höhepunkt der Krise lieh sie Patienten ihr Handy, damit sie Angehörige anrufen konnten; sie schmuggelte von den Familien selbst gekochtes Essen ins Krankenhaus und fragte jeden, den sie auf die Intensivstation fahren musste, nach seinen Plänen für die Zeit nach dem Krankenhaus. Sie sagt: „Wenn die Hoffnung stirbt, dann stirbst auch du.“
III. »Am Anfang waren wir überzeugt, dass es einfacher wird« - Auf der Suche nach der universellen Erreger-Verpackung
Wie die Pandemie unser Leben durchdringt, sieht man an Wörtern, die wie selbstverständlich verwendet werden: „R-Wert“ und „Lockdown“, „FFP2-Masken“ und „Aerosole“. Ein Wort aber könnte die Pandemie stärker beeinflussen als alle anderen. Es lautet „Impfplattform“.
Fragt man bei Biontech in Mainz nach dem Geheimnis des Erfolgs, heißt es: „Wir haben die breiteste Plattform.“ Die Wissenschaftler aus Oxford brüsten sich mit: einer „weltweit führenden Plattform“. Moderna nennt seine Plattform schlicht „revolutionär“.
Warum Investoren Millionen geben? Wegen der Plattform. Warum die Entwicklung so schnell geht? Plattform. Warum die Hoffnung so groß ist? Plattform.
Bis auf wenige Ausnahmen setzen alle Entwickler in dieser Pandemie auf eine Impfplattform. Doch was meinen sie damit?
Seit der Erfindung von Impfstoffen vor mehr als zwei Jahrhunderten geht es immer um das Gleiche: eine harmlose Kopie eines Krankheitserregers zu entwickeln und diese Kopie so in den Körper einzuschleusen, dass unser Immunsystem reagiert. Dabei bilden sich Abwehrzellen und spezielle Eiweiße, die Antikörper – die uns im Ernstfall gegen den echten Erreger verteidigen.
Mit jeder neuen Krankheit mussten Forscher eine neue Erregerkopie bauen, jedes Mal mussten sie neu überlegen, wie ihre Nachbildung eine Immunantwort hervorruft. Ein zeitraubender, aufwendiger Prozess.
Schon in den 1990er Jahren stellten sich Wissenschaftler deshalb eine visionäre Frage: Was, wenn man eine Art universelles Transportvehikel für Erregerkopien schüfe? Eine Art Verpackung, in die man später nur noch passende Bruchstücke eines neuen Angreifers würde einsetzen müssen? Und was, wenn man für den Bau dieser Bruchstücke das Genom des Erregers benutzen würde, die genaueste Bauanleitung, die es in der Welt des Lebendigen gibt?
Dies ist die Idee der Impfplattform.
Im Fall von SARS-CoV-2 lässt sich als Verpackung ein harmloses Virus wählen und der genetische Code für ein bestimmtes Oberflächenmerkmal des bösartigen Erregers in dieses einsetzen. Diese Plattform heißt Vektorimpfung. So gehen die Forscher aus Oxford vor, die mit dem Pharmakonzern AstraZeneca kooperieren.
Es gibt aber auch eine Verpackung, die selbst aus einem Stück genetischen Codes besteht, aus dem Botenmolekül mRNA. In dieses Molekül setzt man ein Stück Bauplan des neuartigen Erregers ein. Diese Technologie heißt mRNA-Impfung. Durch sie werden einige unserer Zellen zu einer mikroskopischen Fabrik und produzieren kleine Eiweißbruchstücke des Virus. Den Eiweißen aus dem Virusbauplan fehlen sämtliche krank machenden Eigenschaften – doch das Immunsystem erkennt sie trotzdem als körperfremd und lernt so, auch das echte Virus abzuwehren. Die mRNA wird anschließend von der Zelle zerlegt, von ihrem Code bleibt nichts zurück. Auf diese Technologie setzen Moderna und Biontech.
Doch die eigentlichen Pioniere der mRNA-Plattform sitzen ganz im Süden von Deutschland, in Tübingen.
Die Firma Curevac breitet sich auf einem Hügel über der Stadt aus wie ein in Beton und Glas gegossenes Zukunftsversprechen. Im Frühling bezogen die rund 500 Mitarbeiter ihr neues, fünfstöckiges Hauptquartier. Nebenan ragt ein neues Produktionsgebäude auf. Das Kapital, das all das schuf, verdankt sich einem Zufall: Der Gründer von Curevac, damals noch an der Universität, experimentierte im Jahr 2000 für seine Doktorarbeit. Für einen Kontrollversuch spritzte er einer Maus künstlich hergestellte mRNA-Moleküle, tötete sie und schnitt ein Ohr ab. Legte es in eine Kontrollflüssigkeit.
Das Ohr leuchtete blau.
Der Doktorand staunte. Bis dahin dachten Wissenschaftler, künstliche mRNA würde im Organismus unverarbeitet zersetzt. Doch der Mäusekörper hatte sie ausgelesen und daraufhin ein Eiweiß produziert, das nun durch den blauen Leuchtstoff angezeigt wurde.
Was würde geschehen, fragte er sich, wenn er mithilfe seines mRNA-Moleküls eine Virusattacke simulieren würde? Könnte er auf diese Weise eine Antwort des Immunsystems nach seinen Wünschen auslösen?

Mariola Fotin-Mleczek ist die technische Leiterin und Vorständin von Curevac. Jahrelang, erzählt sie, hätten sie nach der Gründung der Firma an einer scheinbar simplen Aufgabe gearbeitet: eine Balance zu finden. Spritzt man Viren-Gene pur, also fast ohne mRNA-Verpackung, reagieren die Zellen kaum. Sie bilden zu wenige Bruchstücke des Virus, und es findet keine Immunreaktion statt. Entwirft man dagegen eine besonders auffällige Verpackung, wird der normale Zellstoffwechsel gestört. Es ist ein sensibles Gleichgewicht, es zu finden ein experimenteller Ausdauersport. Fotin-Mleczeks Team baute an ihre Verpackung Teile an. Sie erprobten, ob gefaltete mRNA-Stränge besser funktionierten, und schützten sie mit einer Hülle aus Fettstoffen vor vorzeitigem Zerfall. „Am Anfang waren wir überzeugt, dass es einfacher wird“, sagt Fotin-Mleczek.
Sie beobachteten, wie andere Firmen das Forschungsgebiet entdeckten, Moderna in den USA und Biontech in Mainz. Wie die sich in ihren Patenten auf Patente von Curevac bezogen und die Technologie weiterentwickelten. Ihren Schöpfungen gaben die Forscher immer kompliziertere Namen: Uridin-haltige mRNA. Fremd-replizierende mRNA. Nukleosid-modifizierte mRNA.
Ihre Ansätze füllten bald ganze Lehrbücher.
Dann, im Januar 2020, verfolgten die Curevac-Leute früher als die Öffentlichkeit die Berichte aus Wuhan und erkannten: Erstmals würden sich die Impfplattformen global und gleichzeitig beweisen müssen.
IV. »Ich halte ein Stück Erwartung der ganzen Welt in meinen Händen« - Von der Kunst, 40 000 Freiwillige zu rekrutieren
Das Virus war längst angekommen in Brasilien, als Präsident Jair Bolsonaro Covid-19 „ein Grippchen“ nannte. Er sehe keinen Grund für weitreichende Schutzmaßnahmen. Menschen auf der ganzen Welt erahnten das medizinische Drama, das mit diesen Worten auf Brasilien zurollte. Impfstoffforscher erahnten noch etwas anderes: eine Chance.
Genügen in der ersten Phase einer Studie wenige Menschen, um lediglich Dosierung und Verträglichkeit eines Impfstoffs zu testen, muss er in Phase 3, der letzten Studienphase, beweisen, dass er tatsächlich schützt.
Dafür werden Probanden in zwei Gruppen aufgeteilt. Eine bekommt den Impfstoff, die andere ein Placebo. Dann beginnt das Warten. Wie viele Probanden erkranken – und vor allem: Wie viele der Infizierten kommen aus welcher Probandengruppe? Dabei darf man die Versuchspersonen natürlich nicht aktiv mit dem Virus in Kontakt bringen. Sie müssen sich in ihrem Alltag infizieren, auf dem normalen Verbreitungsweg der Krankheit. Je wahrscheinlicher die Menschen dem Virus begegnen, je mehr Fälle es in einem Land gibt, desto besser für die Studie.
„Man muss sehr schnell sein, um die steigende Infektionskurve nicht zu verpassen“, sagt Sue Ann Costa Clemens. Die Brasilianerin ist eine Frau mit vielen Berufen. Derzeit lehrt sie unter anderem als Professorin für Infektionskrankheiten an der Universität Siena, Italien, außerdem ist sie Gastprofessorin in Oxford und leitet die klinische Abteilung eines brasilianischen Forschungsinstituts. Vor einigen Jahren organisierte sie 60 000 Probanden in zwölf Ländern für eine Studie gegen das Rotavirus, Auslöser von Durchfallerkrankungen bei Kleinkindern. Der Leiter der Oxford-Gruppe, ein alter Bekannter, wusste: Wenn jemand innerhalb kürzester Zeit die Logistik für einen Corona-Impfstoff-Test stemmen kann, dann Sue Ann Costa Clemens. Bis heute erinnert sie sich an den Anruf aus England: „Sue Ann, kannst du für uns eine Phase-3-Studie in Brasilien organisieren?“
Seit diesem Moment, sagt Costa Clemens, „halte ich ein Stück der Erwartung der ganzen Welt in meinen Händen“.
Das Design einer Phase-3-Studie ähnelt einer komplexen Rechenaufgabe. Sie soll vor allem eines leisten: den Zufall ausschließen. Erkranken zum Beispiel drei Menschen aus der Placebo-Gruppe an Covid-19, aber nur einer aus der Gruppe der tatsächlich Geimpften, lässt sich über die Wirkung des Impfstoffs noch nichts sagen. Denn die anderen Geimpften könnten einfach keinem Infizierten begegnet sein – oder die Placebo-Probanden setzten sich einem höheren Ansteckungsrisiko aus. Mit jedem Krankheitsfall unter den Probanden aber sinkt statistisch das Restrisiko, dass die Studie eine Wirksamkeit zeigt, wo eigentlich fast keine ist.
Will man innerhalb kurzer Zeit auf die nötige Zahl von Krankheitsfällen kommen und so ein aussagekräftiges Verhältnis zwischen Infizierten unter den Placebo- Empfängern und den Geimpften herstellen, braucht man nicht nur ein Land, in dem das Virus stark zirkuliert, sondern auch viele Probanden: etwa 40 000.
Immer wieder, erzählt Sue Ann Costa Clemens, höre man von riesigen Impfstoffstudien. Als sei es so einfach: dass binnen wenigen Wochen Zehntausende Menschen angeworben werden, eine Spritze verabreicht bekommen und nachkontrolliert werden. Am Anfang sollte sie 2000 Versuchspersonen für den brasilianischen Teil der Oxford-Studie rekrutieren. Später baten die Engländer um eine Verdopplung und, als Costa Clemens auch das schaffte, schließlich darum, die Verdopplung zu verdoppeln.
Mehrere Tausend Menschen, das sind mehrere Tausend Geschichten. Jeder ist in einem anderen Alter, hat vielleicht Vorerkrankungen oder leidet an Allergien. Jede Geschichte muss dokumentiert werden; jedes Schicksal engmaschig kontrolliert, jede kleinste Nebenwirkung zur Kenntnis genommen, jede immunologische Reaktion nach einer Impfung gemessen werden. Die Krankenschwester Antonia Cruz, die Chefin der Abteilung für Intensivmedizin, die Mundchirurgin Denise Abranches – alle bekommen wöchentlich eine Nachricht auf ihr Mobiltelefon: „Haben Sie Fieber, Halsweh, Schüttelfrost?“
Bis zu 2000 Mal am Tag klingelt in einem der Testzentren das Telefon. Jede Woche starten Flugzeuge von verschiedenen Flughäfen in Brasilien, um die Blutröhrchen der Probanden nach England zu bringen – wo sie nach einem standardisierten Verfahren untersucht werden. Nichts darf dem Zufall überlassen bleiben.
Auch um den Schutz ihrer Mitarbeiter kümmert sich Costa Clemens. Es ist noch nicht lange her, da versuchten Einbrecher, in ein Testzentrum in São Paulo einzusteigen. Als sie am Alarmsystem scheiterten, drangen sie in das Privathaus der Studienleiterin ein. Sie durchwühlten das Wohnzimmer, auf der Suche nach Informationen über den Impfstoff.

Noch etwas bereitet Costa Clemens Sorge: Je besser Brasilien SARS-CoV-2 in den Griff bekommt, desto weniger wahrscheinlich wird es, dass die Probanden in ihrem Alltag dem Coronavirus begegnen. Irgendwann werden Impfstoffforscher ihre Studien hier nicht mehr durchführen können.
Und sind die ersten Impfstoffe erst einmal auf dem Markt, werden es die Nachzügler im Rennen noch schwerer haben, überhaupt noch Placebo-
kontrollierte Studien in der notwendigen Größenordnung zu realisieren. Denn welche Ethikkommission würde so etwas schon erlauben: dass Probanden ein wirkungsloses Placebo gespritzt bekommen, wenn doch längst schon wirksame Impfstoffe verfügbar sind? Und welcher Proband wäre dazu noch bereit?
Es ist ein Wettlauf gegen den eigenen Erfolg.
V. »Ich habe mit mächtigen Freunden gesprochen, und die sprachen mit noch mächtigeren Freunden« - Wie der Tod von 11 000 Menschen half, die Forschung an Corona-Impfstoffen zu finanzieren
Schon einmal, Jahre vor der Corona-Pandemie, brachen Forscher auf, die Welt von einem tödlichen Virus zu befreien. Schon einmal schrieben sie Fachartikel über neueste Impfstofftechnologien, schon einmal standen sie davor, Zigtausende Menschenleben zu retten.
Doch als das Virus zuschlug, konnten die Wissenschaftler nur hilflos zusehen: Mehr als 11 000 Menschen starben in den Jahren 2014 und 2015 in Westafrika an Ebola.
Sieben vielversprechende Impfstoffkandidaten hatten die Forscher in ihren Pipelines gehabt, alle waren erfolgreich an Affen getestet worden. Doch kein Unternehmen war bereit gewesen, Geld für große Studien an Menschen bereitzustellen. „Market failure“, Marktversagen, nennt die Wirtschaftswissenschaft dieses Phänomen. Ein Impfstoffexperte, der damals die Lage beobachtete, formuliert es drastisch: „Keiner interessierte sich für ein paar tote Afrikaner im Busch.“
Zum Ende der Ebola-Katastrophe ging Tore Godal in Norwegen ans Telefon. Ein Wissenschaftler war am Apparat, er hatte mit Kollegen einen Artikel im renommierten „New England Journal of Medicine“ veröffentlicht: Es dürfe nicht mehr sein, dass Impfstoffe „im Tal des Todes“ sterben – ein Ausdruck in Fachkreisen dafür, dass Impfstoffe kleiner Forschergruppen es oft nicht über Tierversuche hinaus schaffen, bloß weil ihnen Geld fehlt. Es war eine Brandschrift.
Ob Godal helfen könne, einen zwei Milliarden US-Dollar schweren Forschungsfonds zu generieren, fragte der Autor. Jetzt, nach der Blamage in Westafrika, stünden die Zeichen günstig. Tore Godal erzählt heute per Videokonferenz: „Ich sagte, zwei Milliarden sei recht ambitioniert, aber ein bisschen weniger wäre sicher machbar.“
Godal ist eine Legende in der Impfbranche. Er ist Mitinitiator von „Gavi“, einer Organisation, die sich weltweit um die gerechte Verteilung von Impfstoffen kümmert. Gefragt danach, wie er das Geldsammeln angegangen sei, grinst er in die Laptopkamera: „Ich habe mit mächtigen Freunden gesprochen, und die sprachen mit noch mächtigeren Freunden.“
Am Ende entstand eine erstaunliche Allianz aus Unterstützern: Norwegen, Indien, Deutschland, Japan, die Gates-Stiftung und der britische Wellcome Trust gehörten zu den Geldgebern der ersten Stunde. 2017 stellte sich die „Coalition for Epidemic Preparedness Innovations“, kurz CEPI, auf dem Weltwirtschaftsforum in Davos vor.
Heute arbeiten 100 Leute in London, Oslo und Washington daran, das Gründerversprechen von 2017 einzuhalten: Nie wieder soll die Welt mit leeren Händen dastehen.
Dafür begann CEPI schon bald, Wissenschaftlergruppen finanziell, aber auch fachlich zu unterstützen, die an Impfungen gegen vernachlässigte Krankheiten forschten: Ebola, wogegen es mittlerweile einen Impfstoff gibt, Lassafieber oder etwa die Lungenkrankheit MERS. Darüber hinaus bereitete CEPI den Kampf gegen „Disease X“ vor – wenige Jahre, bevor der Forscher Yong-Zhen Zhang das Coronavirus in China entschlüsselte.

Bereits vor der Pandemie stand das Tübinger Unternehmen Curevac mit seiner Impfstoffplattform auf der Förderliste von CEPI, genau wie die Universität Queensland in Brisbane oder das Imperial College in London. Als die ersten Nachrichten über das Virus eintrafen, erreichte etliche Forscher schon im Januar von CEPI sinngemäß die Bitte: Jetzt auf SARS-CoV-2 konzentrieren! Noch bevor andere Geldgeber das Ausmaß des neuen Virus überhaupt erkannt hatten, konnten manche Firmen mithilfe dieser jungen Allianz ihre Forschung an vielversprechenden Impfstoffkandidaten vorantreiben – und so wertvolle Monate gewinnen. Im Gegenzug für die Unterstützung müssen sie im Erfolgsfall die Fördergelder teils zurückzahlen und ihre Impfung kostengünstig für Entwicklungs- und Schwellenländer bereitstellen: eine Win-win-Situation.

VI. »Hier bin ich« - Wie ein Mainzer Unternehmen das Rennen um den Impfstoff gewann
Das Ungewöhnliche zeigt sich, wenn man auf das Normale schaut: Zehn Jahre, acht Monate und sechzehn Tage braucht ein Impfstoff im Schnitt von den ersten Experimenten bis zur Zulassung. Nur sechs Prozent aller Kandidaten erreichen das Ziel. Ein neu zugelassener Impfstoff ist nicht der wahrscheinliche Ausgang. Er ist stets der unwahrscheinliche.
Um das Ungewöhnliche zu verstehen, kann man den Biontech-Gründer Uğur Şahin in Mainz besuchen, Adresse: An der Goldgrube 12. Seitdem seine Firma als erste weltweit ein Ergebnis der Phase-3-Studie verkündete, ist Şahin zu einem Star aufgestiegen, der Sohn türkischer Fabrikarbeiter, der es zum Professor für Tumormedizin brachte. Und mit seinen Anteilen an Biontech zum mehrfachen Milliardär.
Der Star kommt mit einem Mountainbike zur Arbeit, vom dem der Lack abplatzt. Sein Büro liegt gegenüber von Laboren, wo Mitarbeiter in weißen Kitteln Proben pipettieren. Auf der Treppe nimmt er zwei Stufen auf einmal. Uğur Şahin verliert ungern Zeit. Zum Experten für Coronaviren wurde Şahin innerhalb von drei Tagen. Ende Januar 2020 stieß er auf einen medizinischen Bericht über eine chinesische Familie, in der sich der Erreger blitzschnell verbreitet hatte. Er recherchierte zum Stichwort „Wuhan“ und fand: internationaler Flughafen, Verkehrsknotenpunkt, Gefahr einer weltweiten Ausbreitung. Nun stieg in Şahin eine drängende Gewissheit auf: Der große Moment für seine über Jahre entwickelte mRNA-Technologie stand bevor. Er räumte sich das gesamte Wochenende frei.
Şahin studierte, wie Impfstoffkandidaten gegen SARS und MERS funktionierten. Fand die Arbeit des Chinesen Zhang. Schnitt den genetischen Code von zwei Virenbruchstücken aus, wählte verschiedene seiner Impfplattformen aus. Am 27. Januar, aus Bayern wurde der erste Corona-Fall Deutschlands gemeldet, informierte Şahin die Führungskräfte seiner Firma. Man steuere auf eine Pandemie zu, sagte er. Er habe schon Designs für Impfkandidaten vorbereitet; man müsse sofort mit der Entwicklung beginnen. Şahin schaute in ungläubige Gesichter.
Uğur Şahin springt auf, läuft zu einer Tafel in seinem Büro und sagt: „Ich mal’s eben auf.“ Er ordnet seine Teams kreisförmig, verbindet sie mit Pfeilen. In die Mitte des Ganzen zeichnet er einen weiteren Knubbel. „Hier kommt alles zusammen“, sagt er: „Hier bin ich.“
Vor Covid-19 sei ein Team erst gestartet, wenn alle Vorarbeiten erfolgreich abgeschlossen waren, wie bei einem Staffellauf: „Diesmal sind alle gemeinsam losgelaufen.“ Während eine Gruppe mit der Zulassungsbehörde über Studien am Menschen sprach, wartete die Gruppe, die mit Tieren arbeitet, noch auf einen Durchbruch: dass jemand Mäuse züchtet, die an Covid-19 erkranken können. Während eine Gruppe Zellkulturen auf Antikörper untersuchte, schrieb die andere schon an Anträgen für Behörden. Bald waren 400 Spezialisten mit der Covid-19-Impfung beschäftigt. Und als erste Versuchsaffen mit dem Coronavirus infiziert wurden, ging eine Meldung online: „Probanden gesucht. Bitte melden.“

Dass Uğur Şahin schneller war als andere, dass Curevac seinen Impfstoffkandidaten im November erst an einigen Hundert Menschen getestet hatte und Biontech bereits an mehr als 40 000, hängt auch damit zusammen, dass er einen mächtigen Partner wählte: Pfizer. Das amerikanische Unternehmen ist ein Schwergewicht der Pharmaforschung, mit Arzneimittelfabriken auf allen Kontinenten und derzeit 92 Substanzen in Studien am Menschen.
In einem Studienzentrum in Mannheim flossen bald zehn Milliliter Impfstoff in den Muskel eines ersten Probanden. In den USA fragten Menschen bei Pfizer, ob auch sie an einer Studie teilnehmen könnten. Eric Coe aus Florida war einer von ihnen, 74 Jahre alt, Risikogruppe. Er reist viel, spielt Tennis, baut mit seiner Firma Shoppingzentren. Sein Motiv für eine Teilnahme: endlich wieder in Restaurants gehen zu können, wieder golfen mit dem Enkel. „Rein egoistisch“, sagt er.
Als Coe nach dem Einstich Schüttelfrost bekam und seine Temperatur auf fast 39 Grad stieg, als er seinen Arm kurzzeitig nicht mehr über den Kopf heben konnte, war er glücklich. Er hatte kein Placebo bekommen.
VII. »Die Leute denken, man könnte diese Kühltruhen einstecken und sofort benutzen« - Wie die Impfung zu den Menschen kommt
In Deutschland kauft der Bund die Impfstoffe, die Länder werden sie verteilen. Manche Impfstoffe müssen so kalt gelagert werden, wie es kaum eine Hausarztpraxis oder Apotheke kann: der mRNA-Impfstoff von Biontech zum Beispiel bei minus 70 Grad.
Thüringen baut zwei zentrale Lager, Ort geheim, Wachmänner, Alarmanlage. Von dort aus, so der Plan, soll Impfstoff in eines von 29 Impfzentren ausgeliefert oder in die Taschen von mobilen Impfteams gepackt werden, die etwa Altenheime besuchen.
Bestellliste: Rund 5,3 Millionen Kanülen, 2,4 Millionen Spritzen zur Anwendung (1 Milliliter), 720 000 Spritzen zur Verdünnung (2 und 5 Milliliter), 10 560 Tupferrollen; 4 Ultratiefkühlschränke, Fassungsvermögen 550 Liter; 2 Ultratiefkühltruhen, 400 Liter.
„Die Leute denken, man könnte diese Kühltruhen einstecken und sofort benutzen“, sagt Lothar Hoffmann, Vizepräsident des Thüringer Landesamts für Verbraucherschutz. Er weiß es besser. Als Erstes: spezielle Schutzhandschuhe für Tiefsttemperaturen; unterbrechungsfreie Stromversorgung, falls das Netz ausfällt – verlegen sie teilweise ganz neu. Dann die Inbetriebnahme: Das Personal muss die Truhe an verschiedene Orte rücken. Überall messen, wie schnell sie runterkühlt und wie lange sie bei offener Tür kalt bleibt. Ein einwöchiger Prüfzyklus, für jede einzelne Truhe.
Hoffmann nennt es „die hohe Komplexität der Dinge“. Seine Teams müssen dafür sorgen, dass in den Impfzentren die exakte Anzahl von Dosen ankommt. Maximal fünf Tage nachdem der Impfstoff die Tiefkühlung verlassen hat, muss er verabreicht sein.
Fünf Minuten Aufklärungsgespräch und Vorbereitung pro Besucher. Zwölf Besucher pro Stunde. In der Woche werden sie in Thüringen etwa 30 000 Menschen schaffen. Bundesweit werden es je nach Impfstoff mehrere Hunderttausend sein. Für den vollständigen Schutz muss die Impfung einmal aufgefrischt werden. Viele Impfwillige werden monatelang auf ihre zwei Termine warten müssen.

VIII. »Man merkt, was man alles nicht weiß« - Wie ein Computerprogramm mit über die Verteilung von Impfstoffen entscheidet
In der obersten Etage des Robert-Koch-Instituts (RKI) in Berlin ist die Pandemie ein Computercode auf ockerbraunem Grund. Tausende Zeilen, die mit darüber entscheiden werden, ob zuerst die Schwachen geimpft werden oder die Schulkinder; der Putzmann oder die Lehrerin; die Ärztin oder ihr Patient.
Geschrieben hat die Zeilen Stefan Scholz, zusammen mit Kollegen. Scholz hat einen Abschluss in Public Health und in Statistik. Erst im Frühjahr 2019 hat er mit drei Kollegen sein Büro bezogen. Eigentlich sollte das Team ein Modell zur Übertragung von Meningokokken entwerfen, Bakterien, die Hirnhautentzündungen auslösen. Als Corona kam, haben sie umgesattelt, jetzt arbeiten die vier nur an einer Aufgabe: die Pandemie am Computer nachzubauen.
Das „mathematische Transmissionsmodell“ soll simulieren, wie sich die Seuche in Deutschland durch eine Impfung verändert: wie viele Menschen an Covid-19 erkranken und welche Symptome sie haben; welcher Anteil der Infizierten ins Krankenhaus muss und wie viele sterben. Wenn es funktioniert, kann das Modell Antworten auf entscheidende Fragen liefern: Was würde passieren, wenn man nur die Alten impft? Die Kinder? Die Ärzte?
Um Futter für das Programm zu finden, sammeln Scholz und seine Kollegen unfassbar viele Daten. Tausende Fragebögen haben sie an die Bevölkerung verschickt. Egal, ob ein Vater seinem Sohn einen Gutenachtkuss gibt oder sich eine halbe Stunde von einer Schuhverkäuferin beraten lässt: Scholz will wissen, welche Altersgruppen wo und wie lange miteinander Kontakt haben. Auch die Meldestatistiken der Gesundheitsämter helfen, jedes noch so kleine Detail der Krankheit zu erfahren. Scholz schaut, wie viele der positiv Gemeldeten Husten hatten und wie viele auch Fieber; wie viele beatmet werden mussten und ob sie noch leben.
Scholz’ Arbeitsgruppe ist Teil des Fachgebiets Impfprävention am Robert-Koch-Institut. Es besteht aus mehreren Teams und soll vor allem die Ständige Impfkommission (STIKO) mit Informationen versorgen. Das Gremium zählt 18 Mitglieder; Allgemeinärzte, Epidemiologen, Statistiker, Experten für öffentliche Gesundheit. Auch ohne Pandemie tagt die STIKO mehrmals im Jahr und gibt aktualisierte Impfempfehlungen heraus. Jetzt muss sie empfehlen, wer die neuen Impfstoffe wann bekommen soll.
Denn Scholz’ Programm kann zwar die Effekte der Impfung berechnen, aber welche Prioritäten es setzen soll, entscheidet der Mensch. Dabei geht es um ethische und politische Fragen: Soll die Zahl der Klinikeinweisungen sinken? Oder nur die Zahl der Toten? Und spielen die gewonnenen Lebensjahre eine Rolle? Ist das Leben eines 20-Jährigen schützenswerter als das von fünf 80-Jährigen? Ist es hinnehmbar, dass ein 40-Jähriger am Virus stirbt, damit ein 93-Jähriger überlebt?
Der Vorsitzende der STIKO, Thomas Mertens, sagt: „Solche extremen Fälle können Sie immer konstruieren, das ist das Wesen einer Priorisierung.“ Er und seine Kollegen aber kümmern sich um viel mehr: um die Gesundheit einer ganzen Nation. In einem ersten Entwurf empfiehlt das Gremium im Dezember 2020, mit über 80-Jährigen und Gesundheitspersonal zu beginnen, das dem Virus besonders stark ausgesetzt ist – etwa in Pflegeheimen oder auf der Notaufnahme. Anschließend solle man sich zu den Jüngeren und anderen Berufsgruppen vorarbeiten.
Stefan Scholz liebt die Arbeit am Computermodell, weil es erbarmungslos die Schwachstelle jeglicher menschlicher Besserwisserei ausleuchtet: „Es zeigt, was man alles nicht weiß.“ Wie viele Infizierte ohne Symptome gibt es tatsächlich? Wie gut schützen Masken wirklich? Eine der entscheidenden Fragen der nächsten Monate wird sein: Verhindert die Impfung nur die Covid-19-Symptome oder auch eine Übertragung des Virus? Auch nach der Zulassung der ersten Impfstoffe wird Scholz in seiner Simulation deshalb immer noch Menschen einen Mundschutz aufsetzen oder Schulen schließen. Eine Impfung wird das Virus schwächen, Krankheitsverläufe mildern, die Zahl der Kranken senken. Aber SARS-CoV-2 wird nicht einfach verschwinden. Scholz sagt: „Wir werden noch Jahre mit dem Virus leben.“
IX. »Man muss den Leuten ehrlich sagen, dass es keine hundertprozentige Sicherheit geben kann« - Wie man das Vertrauen in Impfstoffe stärkt
Noch eine weitere Zahl fließt in das „mathematische Transmissionsmodell“ ein. Sie kann das Wagnis des Genomfinders Zhang vergeblich machen, der seine Karriere aufs Spiel setzte, um die Welt zu warnen; genauso die jahrelange Arbeit der mRNA-Forscherin Fotin-Mleczek; die Leistung der Studienorganisatorin Costa Clemens, die Unterstützung von CEPI oder den Erfolg von Uğur Şahin. Die Zahl könnte den Verlauf dieser Pandemie bestimmen. Die Psychologin Cornelia Betsch von der Universität Erfurt lässt sie in regelmäßigen Abständen deutschlandweit messen, mit der Frage: „Würden Sie sich gegen das Coronavirus impfen lassen?“
Waren im April noch 79 Prozent der Menschen zu einer Impfung gegen Covid-19 bereit, sank die Zahl seitdem auf 54 Prozent – kaum mehr als jeder Zweite.
Das Vertrauen in die Sicherheit, sagt Cornelia Betsch, beeinflusse die Impfentscheidung am stärksten. Wer es erhöhen möchte, der müsse vor allem eines: richtig kommunizieren. Es gibt dafür vielfach erprobte Regeln: nicht zu hohe Erwartungen wecken. Zuhören, welche Fragen in sozialen Medien gestellt werden. Auf Falschinformationen schnell reagieren. Und man muss deutlich machen, dass die Zulassungsbehörden, auch wenn Impfstoffe bereits auf dem Markt sind, weiter Meldungen über Nebenwirkungen sammeln, auswerten und im Zweifel darauf reagieren. „Man muss den Leuten aber auch ehrlich sagen, dass es bei Impfstoffen keine hundertprozentige Sicherheit geben kann“, sagt Betsch, „wie bei keinem medizinischen Produkt.“
Der Vorsitzende der Ständigen Impfkommission, Thomas Mertens, sagt: „Natürlich kann ich mir theoretisch Risiken einer Corona-Impfung überlegen. Sie können aber auch morgen von einem Eisklotz erschlagen werden, der sich von einer Boeing 747 löst. Ich bin 70 Jahre, nicht kerngesund und übergewichtig. Natürlich lasse ich mich impfen.“
Manchmal, wenn Denise Abranches, die erste Phase-3-Probandin Südamerikas, am Bett eines Patienten steht und dessen Rachen desinfiziert, hält sie kurz inne. Sie nimmt die Hand des Kranken und sagt: „Wir werden uns bald besser gegen dieses Virus verteidigen können. Ich nehme an einer Studie teil, damit dieses Leid endet.“
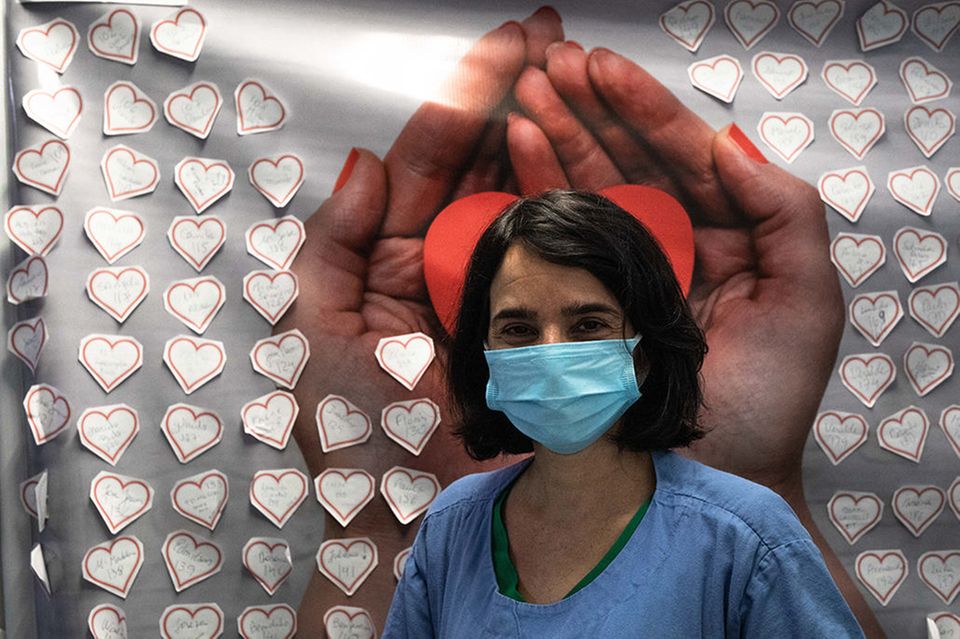
Die Wände auf den Gängen der Intensivstation hängen voll von Dankesschreiben, „zur Motivation!“, sagt die andere Probandin, die Chefin der Station. Die Dankesworte stammen nicht nur von Genesenen. Sondern auch von Angehörigen, die ihre Liebsten verloren haben: Rund 60 Prozent aller Covid-19-Patienten, die hier an Maschinen beatmet wurden, haben nicht überlebt.
Ob das nicht frustrierend sei, fragen wir, das GEO-Team. Da schüttelt die Chefin den Kopf und sagt: „Kommen Sie mal mit!“ Sie führt zu einer Stellwand, auf der kleine Papierherzchen kleben. Auf jedem Herz steht der Name eines Überlebenden. Die Chefin tippt auf ein Herz: „Juliano, 33 Jahre. Lag fünf Monate hier, sieben Mal blieb sein Herz stehen! Jetzt ist er zu Hause.“
Sie tippt auf weitere Namen, zu jedem kann sie eine Geschichte erzählen. „Sie können darüber berichten, wer hier alles gestorben ist“, sagt sie schließlich. „Oder Sie erzählen eine Geschichte der Zuversicht.“
232 Herzen kleben auf der Wand.