Dass chronischer Stress dem Körper schadet, ist schon lange kein Geheimnis mehr. Seit Jahrzehnten zeigen Studien, dass dauerhafte Anspannung nicht nur die Psyche belastet, sondern tief in physiologische Abläufe eingreift. Menschen unter anhaltendem Druck schlafen schlechter, sind anfälliger für Infekte, erholen sich langsamer von Verletzungen. Stress ist damit kein bloßes Gefühl, er ist ein messbarer biologischer Zustand.
Auslöser ist ein evolutionär altes Alarmsystem. Gerät der Mensch unter Druck, aktiviert der Körper den Sympathikus und die Hypothalamus-Hypophysen-Nebennieren-Achse. Stresshormone wie Adrenalin, Noradrenalin und Cortisol werden ausgeschüttet, Herzschlag und Stoffwechsel beschleunigt, Energiereserven mobilisiert. Kurzfristig ist diese Reaktion sinnvoll. Sie hilft, Gefahren zu bewältigen. Problematisch wird sie dort, wo der Alarm nicht mehr abschaltet.
Bei chronischem Stress bleibt das System dauerhaft aktiv. Die Stresshormone zirkulieren ständig im Blut, das Immunsystem passt sich an die Dauerbelastung an. Seine Abwehrmechanismen verändern sich: Entzündungsprozesse geraten aus dem Gleichgewicht, bestimmte Immunzellen verlieren an Schlagkraft, Reparatur- und Kontrollfunktionen laufen weniger effizient. Der Körper bleibt in einem Zustand erhöhter Alarmbereitschaft, der langfristig Substanz kostet.
Stress und Krebs: Was die Forschung weiß – und was nicht
Es liegt nahe, Stress nicht zuletzt bei schweren Erkrankungen wie Krebs als relevanten Faktor in den Fokus zu rücken. Allerdings: Ein direkter, eindeutig kausaler Nachweis, dass Daueranspannung beim Menschen Krebs verursacht, fehlt. Anders als bei etablierten Risikofaktoren wie Rauchen oder UV-Strahlung lässt sich kein klarer Ursache-Wirkungs-Zusammenhang formulieren. Wer mental belastet ist, bekommt nicht automatisch Krebs.
Das zeigen auch große prospektive Studien und Meta-Analysen. Sie finden überwiegend nur schwache oder uneinheitliche Zusammenhänge zwischen psychischem Stress – etwa belastenden Lebensereignissen, Angst oder Depression – und der erstmaligen Entstehung von Tumoren. Je nach Studiendesign, untersuchter Bevölkerungsgruppe und der Definition von Stress variieren die Ergebnisse erheblich. Ein einfaches Narrativ lässt sich daraus nicht ableiten.

Gleichzeitig mehren sich Hinweise, dass chronischer Stress dennoch eine Rolle spielen könnte, jedoch auf subtilere Weise. Einige große Kohortenstudien legen nahe, dass Menschen mit dauerhaft hoher Stressbelastung oder depressiven Symptomen ein moderat erhöhtes Gesamtkrebsrisiko aufweisen oder häufiger an einer Krebserkrankung sterben. Die beobachteten Effektstärken sind meist überschaubar, oft im Bereich von zehn bis 20 Prozent, und erlauben keine Aussage über individuelle Schicksale. Sie deuten jedoch darauf hin, dass Stress in der Summe vieler Einflussfaktoren biologisch relevant sein könnte.
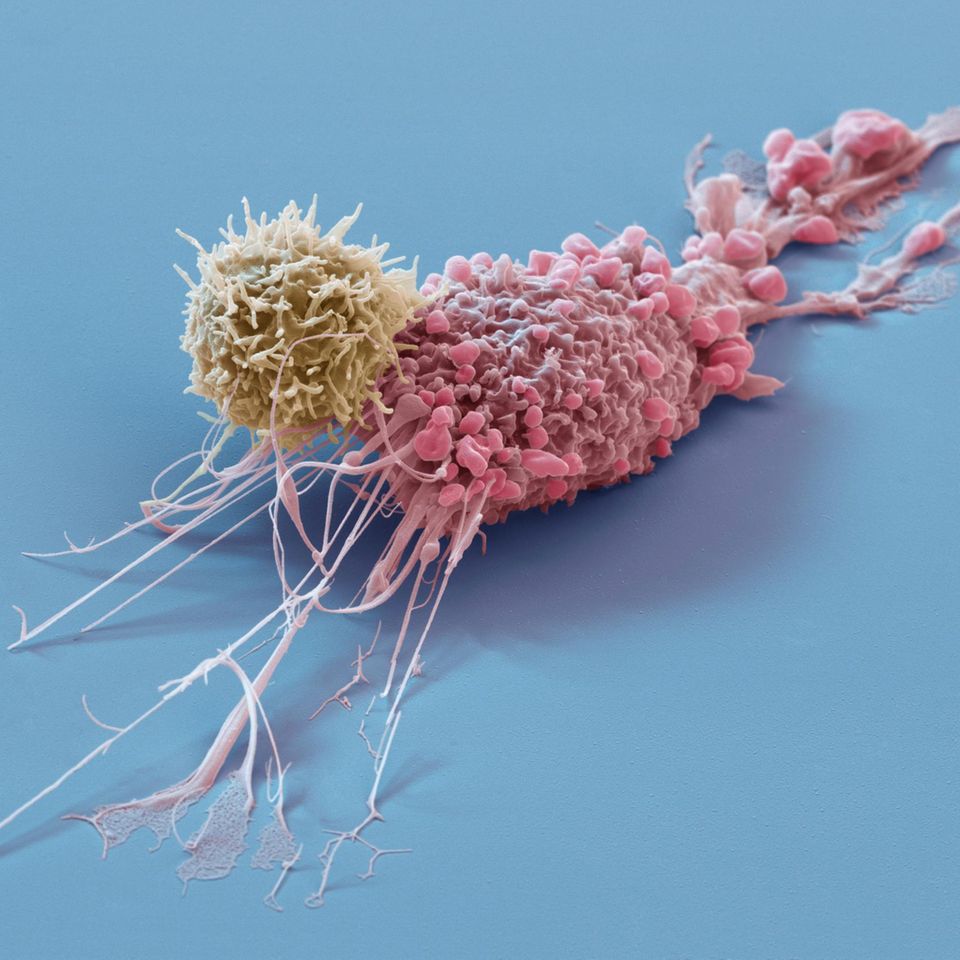
Deutlich konsistenter ist die Datenlage dort, wo es nicht um die Entstehung der ersten Krebszelle geht, sondern um den Verlauf bereits bestehender Tumoren. Hier zeigen Studien häufiger Zusammenhänge zwischen chronischer psychischer Belastung und ungünstigeren Verläufen: schnelleres Tumorwachstum, eine höhere Wahrscheinlichkeit für Metastasen oder schlechtere Überlebensraten. Stress scheint demnach weniger als Auslöser zu wirken, eher als Modulator, der Krankheitsprozesse beeinflussen kann, wenn sie einmal in Gang gekommen sind.
Diese Unterscheidung ist zentral. Krebs entsteht nicht aus einem einzelnen Faktor heraus, sondern aus einem komplexen Zusammenspiel von genetischen Veränderungen, Umweltbelastungen, Lebensstil und biologischen Zufällen. Chronischer Stress reiht sich in dieses Geflecht als Mitfaktor ein, der bestehende Prozesse verstärken oder abschwächen kann.
Indirekte Wege: Wenn Stress Verhalten und Versorgung beeinflusst
Neben direkten biologischen Effekten hat Stress häufig Folgen, die sich über Umwege bemerkbar machen. Menschen unter dauerhafter Belastung schlafen schlechter, bewegen sich weniger, greifen häufiger zu Alkohol oder Nikotin und ernähren sich ungünstiger. All diese Faktoren gelten unabhängig voneinander als etablierte Krebsrisiken. Stress verstärkt sie, ohne selbst die primäre Ursache zu sein.
Hinzu kommen Effekte auf die medizinische Versorgung. Anhaltende psychische Belastung kann dazu führen, dass Vorsorgeuntersuchungen seltener wahrgenommen, Symptome später ernst genommen oder Therapien weniger konsequent umgesetzt werden. Studien zeigen, dass Stress, Angst oder Depression die Therapietreue beeinträchtigen können, etwa bei langwierigen Behandlungen oder in der Nachsorge. Auch dies kann den Verlauf einer Krebserkrankung beeinflussen, ohne dass Stress unmittelbar auf Tumorzellen einwirkt.
Was Stressreduktion leisten kann
Was lässt sich aus all dem für den Alltag ableiten? Vor allem eines: Chronischer Stress ist kein Schicksal und kein Schuldspruch. Er ist auch keine versteckte Ursache, die Krankheiten automatisch nach sich zieht. Nach heutigem Stand der Forschung gilt vielmehr: Stress kann biologische Prozesse beeinflussen, er kann Verläufe modulieren und Risiken verschieben, aber er entscheidet nicht allein über Gesundheit oder Krankheit.
Ebenso wichtig ist, was daraus nicht folgt. Stressreduktion ist keine "Krebsschutzimpfung". Entspannungsverfahren, Bewegung oder psychotherapeutische Unterstützung verhindern keine Tumoren im engeren Sinn. Sie ersetzen weder medizinische Vorsorge noch genetische oder umweltbedingte Risikofaktoren. Wer an Krebs erkrankt, hat nicht versagt – weder körperlich noch mental.
Zugleich gilt: Der gesundheitliche Nutzen von Stressreduktion ist gut belegt. Zahlreiche Studien zeigen, dass Entspannungsverfahren, Bewegung und psychotherapeutische Begleitung das Immunsystem stabilisieren, Schlaf und Erholung verbessern und die körperliche Widerstandskraft stärken können. Bei chronischen Erkrankungen gibt es Hinweise, dass sich Krankheitsverläufe günstiger entwickeln, wenn es Betroffenen gelingt, anhaltende Anspannung zu reduzieren und sich nicht dauerhaft von Angst oder Frustration bestimmen zu lassen, auch bei schweren Leiden wie Krebs oder Aids.
Stressbewältigung ist damit kein Allheilmittel, aber ein wirksamer Hebel. Sie kann Therapien unterstützen, die Lebensqualität spürbar erhöhen und dem Körper bessere Bedingungen verschaffen, mit Belastungen umzugehen. Nicht als Garantie, wohl aber als sinnvolle, oft unterschätzte Ergänzung in einem Geflecht von Einflüssen, das Gesundheit nicht verspricht, sondern ermöglicht.